【10代の腰痛について】
10代で腰痛が続くことは多くありません。
とくに部活動やスポーツをしているお子さんでは、腰椎分離症という腰の疲労骨折が原因になっていることがあります。1,13
腰椎分離症は、腰を反らす動作やひねる動作が繰り返されることで、腰椎の後方に小さな骨折が起こる病気です。初期の段階では日常生活では目立たず、運動時だけ痛むこともありますが、早い段階で見つけることができれば、骨がつながる可能性が高くなります。10,13
このため当院では、10代でスポーツをしている方に腰痛があり、2週間以上たっても改善しない場合には、MRI検査をおすすめしています。1,2,13
【なぜMRIが必要なのか】
腰椎分離症は、通常のレントゲンでは進行した段階にならないと写らないことが少なくありません。すでに発症から長期間たち、偽関節になっている場合はレントゲンでも分かりますが、骨がつながる可能性の高い早期病変は見逃されやすいです。1,3
MRIでは、疲労骨折の初期にみられる骨髄浮腫という変化を確認できます。さらに最近では、CTに近い骨の画像も同時に評価できるため、早期診断だけでなく治療経過の確認にも役立ちます。CTと違って放射線被ばくがないことも大きな利点です。3,5,6
【腰椎分離症はどのくらい多いか】
成人では、腰椎分離症は第5腰椎に多く、第5腰椎が約5%、第4腰椎が約0.5%とされています。8,9
また、腰椎分離症のある成人のうち、左右ともに分離している割合が約8割、どちらか片側だけ分離している割合が約2割です。8,9
スポーツ別では、野球やサッカーのように腰を反らす・ひねる動作が多い競技で頻度が高く、一般競技者では1から2割前後、競技レベルが高い選手では3から4割にみられるという報告があります。10,11
さらに、腰痛を訴えて受診した野球選手やサッカー選手では、約半数に腰椎分離症がみつかるとされています。12,13
【画像による4段階分類】
腰椎分離症は、画像上の進み具合によって次の4段階に分類します。4,5
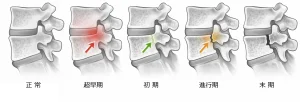
超早期は、MRIでは骨髄浮腫がみられますが、CTではまだ骨の割れ目が見えない段階です。骨折の一歩手前で、もっとも骨がつながりやすい時期です。4,5
初期は、CTで細い不全骨折が見える段階です。骨にひびが入り始めていますが、まだ骨癒合が十分期待できます。4,5
進行期は、CTで骨折線が完全に貫通した段階です。骨折ははっきりしていますが、骨癒合の可能性は残されています。4,5
終末期は、骨折部が偽関節となり固定化した段階です。古い骨折の状態で、自然に骨がつながることはほぼ期待できません。4,7
【治りやすさの違い】
さらに、腰椎分離症は左右どちらか、どの腰椎かによって治りやすさが変わります。
当院では、文献上の骨癒合率を参考にして説明しています。3,4,7
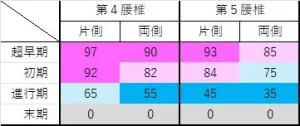
もっとも治りやすいのは、第4腰椎・片側・超早期で、骨癒合率は約97%です。
第4腰椎・片側・初期は約92%です。
第4腰椎・両側・超早期は約90%、初期は約82%です。3,4
第5腰椎ではやや下がり、第5腰椎・片側・超早期は約93%、初期は約84%です。
第5腰椎・両側・超早期は約85%、初期は約75%です。3,4,7
進行期になると骨癒合率は下がり、第4腰椎・片側で約65%、第4腰椎・両側で約55%、第5腰椎・片側で約45%、第5腰椎・両側で約35%です。3,4,7
終末期では骨が自然につながることはほぼ期待できません。7
これらの数字は、複数の文献をもとに分かりやすさを優先してまとめた目安であり、個々の症例では年齢、競技内容、左右差、反対側の状態などによって変わります。3,4,7
【治療の基本方針】
治療方針は、治りやすさによって変わりますが、すべての群で早い段階から運動療法を始めます。7
もっとも治りやすい群では、装具は使わず、競技を中止して経過をみます。3,7
それ以外で骨癒合を目指す群では、競技を中止し、硬性コルセットを着用します。3,7
終末期では骨癒合を目標にせず、競技を中止し、コルセットも使わずに、痛みの管理、体幹機能の改善、競技復帰に向けた体づくりを中心に進めます。7
【治療期間とMRIの再評価】
思春期腰椎分離症では、保存療法で骨がつながるまでの平均期間は約15週とされています。3
このため、基本的には16週、つまり約4か月はスポーツを中止して治療を行います。
骨癒合を目指す場合は、8週後と16週後にMRIを撮影して経過を確認します。3,5,6
8週後のMRIでは、骨が完全につながったかどうかよりも、骨髄浮腫が減っているかを確認します。3,6
骨髄浮腫が減っていて症状も軽くなっていれば、炎症が落ち着き、治療がうまく進んでいると考えます。3
一方で、骨髄浮腫があまり改善せず、痛みも残り、骨の割れ目が広がったり硬くなったりしている場合は、治療の反応が十分ではないため、方針を見直します。3,6
16週後のMRIで骨の橋ができていることが確認できれば、元の競技へ段階的に戻していきます。3
【治療中にできる運動】
骨がつながるまでは、腰への衝撃が少ない有酸素運動を行います。
具体的には、歩行、固定式自転車、水泳ではクロールが中心です。7
ランニングやジャンプ、強い切り返し動作は、骨癒合が確認されるまで控えます。7
そのほか、体幹の安定性を高める運動、股関節まわりや太ももの柔軟性を高めるストレッチ、下肢近位筋の筋力訓練を並行して行います。7
【早めの受診をおすすめします】
腰椎分離症は、早く見つけるほど治療の選択肢が広がります。
10代で腰痛が続く場合は、「成長期だからよくあること」と考えず、一度ご相談ください。1,13
【参考文献】
- Achar S, Yamanaka J. Back Pain in Children and Adolescents. Am Fam Physician. 2020;102(1):19-28.
- Booth TN, Michaelis LC, Gornet MF, et al. ACR Appropriateness Criteria® Back Pain–Child. J Am Coll Radiol. 2017;14(5S):S13-S24. doi:10.1016/j.jacr.2017.01.039.
- Tatsumura M, Gamada H, Okuwaki S, et al. Union evaluation of lumbar spondylolysis using MRI and CT in adolescents treated conservatively. J Orthop Sci. 2022;27:756-766. doi:10.1016/j.jos.2021.01.002.
- Okuyama K, et al. Staging Lumbar Spondylolysis in Adolescents: Can MR Bone Imaging Replace CT? Spine (Phila Pa 1976). 2025. doi:10.1097/BRS.0000000000005416.
- Okuyama K, et al. Evaluation of fracture lines in adolescent lumbar spondylolysis using MR bone imaging as an alternative to computed tomography. Eur Spine J. 2025. doi:10.1007/s00586-025-08698-z.
- Yamane T, Yoshida T, Mimatsu K. Early diagnosis of lumbar spondylolysis by MRI. J Bone Joint Surg Br. 1993;75(5):764-768. doi:10.1302/0301-620X.75B5.8376435.
- Eto F, Tatsumura M, Gamada H, et al. Bone Healing in Adolescents with Bilateral L5 Spondylolysis with and without Preexisting Contralateral Terminal Spondylolysis. Asian Spine J. 2021;15(6):747-752. doi:10.31616/asj.2020.0309.
- Sakai T, Takao S, Sairyo K, et al. Incidence of lumbar spondylolysis in the general population in Japan based on multidetector computed tomography scans from two thousand subjects. Spine (Phila Pa 1976). 2009;34:2346-2350. doi:10.1097/BRS.0b013e3181b4abbe.
- Kalichman L, Kim DH, Li L, et al. Spondylolysis and spondylolisthesis: prevalence and association with low back pain in the adult community-based population. Spine (Phila Pa 1976). 2009;34(2):199-205. doi:10.1097/BRS.0b013e31818edcfd.
- Sakai T, Sairyo K, Suzue N, et al. Incidence and etiology of lumbar spondylolysis: review of the literature. J Orthop Sci. 2010;15(3):281-288. doi:10.1007/s00776-010-1454-4.
- Tawfik S, Phan K, Mobbs RJ. The Incidence of Pars Interarticularis Defects in Athletes. Global Spine J. 2020;10(1):89-101. doi:10.1177/2192568218823695.
- Selhorst M, Fischer A, MacDonald J. Prevalence of Spondylolysis in Symptomatic Adolescent Athletes: An Assessment of Sport Risk in Nonelite Athletes. Clin J Sport Med. 2019;29(5):421-425. doi:10.1097/JSM.0000000000000546.
- Kato K, et al. Clinical characteristics of early-stage lumbar spondylolysis detected by magnetic resonance imaging in male adolescent baseball players. J Orthop Sci. 2024;29(1):35-41. doi:10.1016/j.jos.2022.10.014.

